Parasites >
Trypanosoma brucei
3 sous-espèces :
- T. brucei subsp brucei : parasite du bétail non infectant pour l’homme
- T. brucei subsp gambiense : maladie du sommeil dans sa forme chronique
- T. brucei subsp rhodesiense : maladie du sommeil dans sa forme aiguë
-
Épidémiologie :
- Répartition : Afrique noire
- Réservoir : Homme (T. brucei subsp. gambiense), porcs, antilopes (T. brucei subsp. rhodesiense)
- Transmission vectorielle : piqûre d’une glossine mâle ou femelle hématophage (mouche Tsé-Tsé)
- Habitat de la glossine : cours d’eau, lacs, forêts, savanes arbustives
-
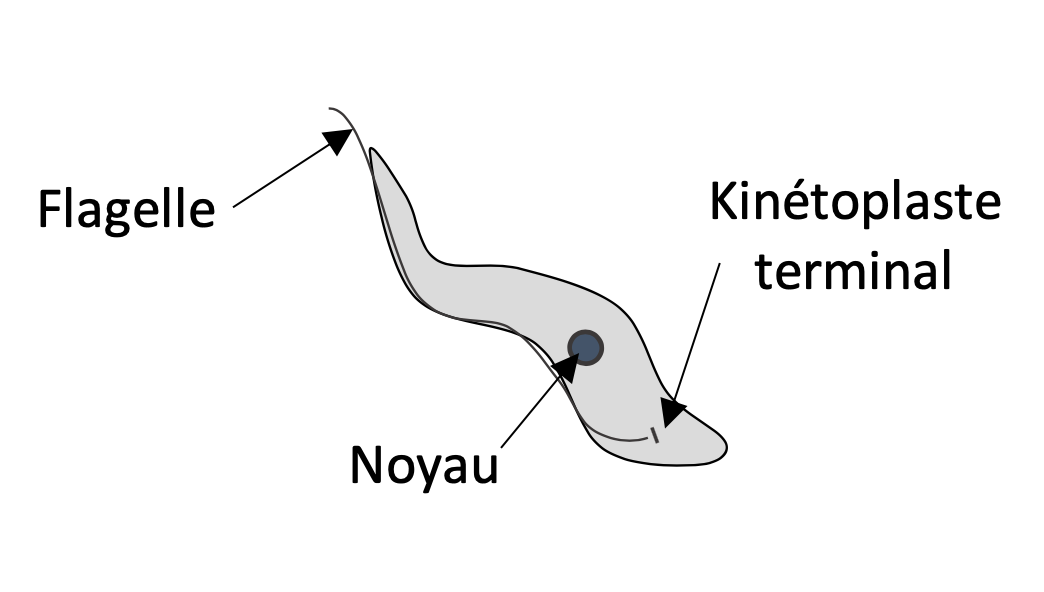
Morphologie du trypomastigote :
- Taille : 23 à 30 μm
- Forme présente dans le sang des patients infectés
-
Cycle évolutif :
- Repas sanguin de la glossine : aspiration des trypomastigotes
- Cycle chez la glossine (durée = 15 jours à 1 mois) :
- Migration des trypanosomes dans l’intestin de la mouche
- Transformation des trypomastigotes en trypomastigotes procycliques (forme non infectieuse) qui se multiplient (division binaire)
- Migration des trypomastigotes procycliques vers les glandes salivaires puis transformation en épimastigotes (adhésion aux glandes salivaires)
- Transformation des épimastigotes en trypomastigotes métacycliques (forme infectieuse)
- Injection des trypomastigotes métacycliques dans le sang de l’hôte lors du repas sanguin
- Cycle chez l’hôte :
- Multiplication des trypomastigotes dans le sang et la lymphe
- Passage possible dans le liquide céphalorachidien
-
Diagnostic clinique :
- Agent de la maladie du sommeil : mortelle en l’absence de traitement
- T. brucei subsp. gambiense : forme chronique
- T. brucei subsp. rhodesiense : forme aiguë à début brutal
- Incubation : 8 à 10 jours
- Début : apparition d’un chancre (trypanome)
- Localisation : nuque +++
- Chancre avec induration sous-cutanée au point de piqûre
- Rarement visible ou détectable
- Adénopathie régionale satellite
- Signes associés : hyperthermie, céphalées, insomnie nocturne
- Durée : 2 à 3 semaines
- Phase lymphaticosanguine (stade 1) : quelques semaines à années après le chancre
- Hperthermie irrégulière avec asthénie et insomnies
- Prurit cutané avec trypanides (éruptions érythémateuses, papuleuses ou maculeuses) difficiles à repérer sur peau noire
- Hépatomégalie, splénomégalie, adénopathies (cervicales, supraclaviculaires +++)
- Oedèmes des membres supérieurs et inférieurs, œdème de la face
- Atteintes cardiaques : hypotension artérielle, tachycardie, arythmie
- Phase de polarisation cérébrale ou méningoencéphalitique (stade 2) :
- Apparition d’une méningo-encéphalite avec hypersomnie diurne (maladie du sommeil)
- Prurit intense avec lésions de grattage caractéristiques
- Dysfonction endocrinienne (thyroïdienne, génitale, troubles du rythme du cortisol…)
- Troubles moteurs et de la coordination
- Hyperesthésies
- Troubles psychiatriques (hallucinations et troubles de l’humeur)
- Troubles de la régulation thermique
- Encéphalite démyélinisante (stade terminal) : évolution vers la cachexie, le coma puis le décès
-
Prélèvement :
- Sang
- Suppuration d’un trypanome
- Biopsie ganglionnaire
- Liquide céphalorachidien
- Ponction du chancre
- Moelle osseuse
-
Perturbations biologiques :
- Troubles hématologiques : anémie, hyperleucocytose, plasmocytose
- Sur frottis médullaire : observation de cellules de Mott
-
Identification :
- Concentration du sang et du liquide céphalorachidien avant prise en charge
- Observation à l’état frais du prélèvement
- Sur frottis sanguin après coloration (MGG ou acridine orange) : parasitémie faible et variation en vagues, nécessite un observateur expérimenté
- Examen du liquide céphalorachidien (obligatoire si présence de trypanosomes dans le sang) :
- Dénombrement des leucocytes (hyperleucorachie en stade 2)
- Recherche des trypanosomes (positive en stade 2)
- Culture (laboratoires spécialisés) : milieu NNN (Novy-MacNeal-Nicolle)
- Sérologie :
- Recherche des immunoglobulines spécifiques
- Techniques : immunofluorescence indirecte, test immunoenzymatique
- Test CATT (agglutination) : utilisé pour le dépistage de masse de l’infection à T. brucei subsp. gambiense en zone d’endémie (positivité possible 3 ans post-traitement)
- Réalisation d’une PCR (sur sang ou LCR)
-
Éléments de traitement :
- Stade 1 :
- T. brucei subsp. gambiense : pentamidine iséthionate (voie intraveineuse)
- T. brucei subsp. rhodesiense : suramine (voie intraveineuse)
- Stade 2 :
- T. brucei subsp. gambiense : éflornithine (voie intraveineuse)
- T. brucei subsp. rhodesiense : mélarsopol (voie intraveineuse)
-
Prophylaxie :
- Suivi post-thérapeutique des patients pendant 18 à 24 mois : ponction de lombaire de contrôle tous les 6 mois
- Protection des animaux d’élevage : barrières imprégnées d’insecticides, animaux lavés avec des solutions décontaminantes…
- Lutte anti-vectorielle : pièges, insecticides
- Éducation sanitaire des populations à risque et des équipes médicales (diagnostic et traitement les plus précoces possibles)