Parasites >
Babesia sp.
Épidémiologie :
Répartition endémique : Amérique du nord (infections fréquentes et bénignes), Europe (infections rares mais graves), Asie (Chine, Japon)
Zoonose plus fréquente de mai à novembre
Transmission :
Babesia infecte tous les stades de la tique (transmission transstadiale) et sa descendance (transmission verticale)
Facteur de risque :
- vectorielle via les tiques du genre Ixodes (coinfection possible avec l'agent de la maladie de Lyme)
- directe lors d'une transfusion sanguine (très rare)
- périnatale (exceptionnelle)
- greffe d'organe (exceptionnelle)
- immunodépression, splénectomie
- profession à risque (agriculture, métiers forestiers)
- transfusion sanguine < 6 mois
Trophozoïte :
Positionnement intra-érythrocytaire
Taille : 1 à 5 µm
Forme : ronde, ovale, piriforme
Hématie parasitée : cytoplasme bleu, chromatine rosée
Polyparasitisme fréquent des hématies
Absence de pigments
Absence de stade plurinucléés
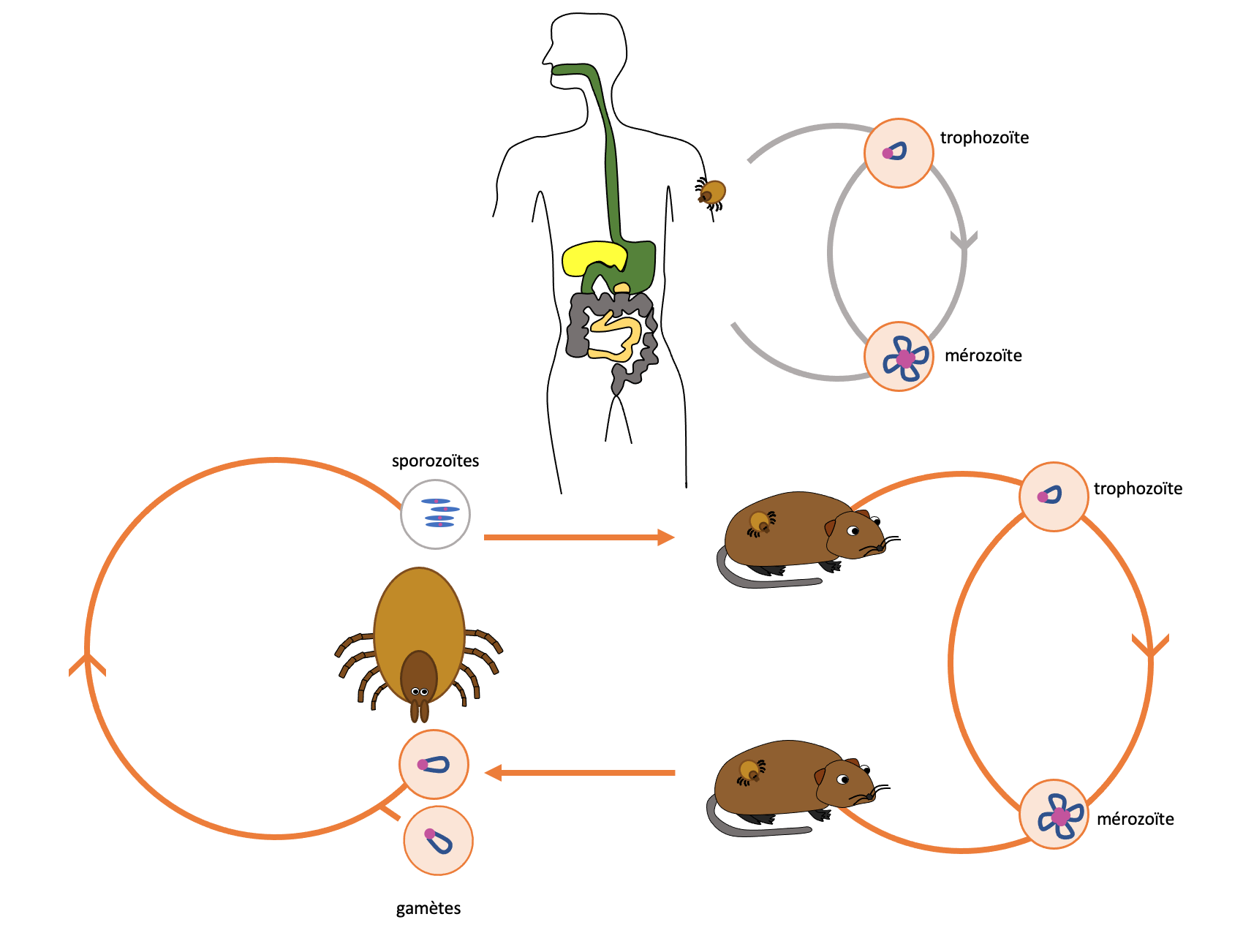
Cycle évolutif :
Parasite présent sous la forme sporozoïte dans les glandes salivaires de la tique
Repas sanguin de la tique infectée : transmission des sporozoïtes
Reproduction asexuée intra-érythrocytaire : production de gamètes mâles et femelles
Repas sanguin sur l'hôte intermédiaire : ingestion des érythrocytes contenant des gamètes mâles ou femelles
Reproduction sexuée des gamètes : formation des sporozoïtes
Parasite présent sous la forme sporozoïte dans les glandes salivaires de la tique
Repas sanguin de la tique sur l'être humain : transmission de Babesia en fin de repas sanguin, dans les 48 premières heures suivant la morsure
Reproduction asexuée intra-érythrocytaire : formation des trophozoïtes
Cycle chez le rongeur (hôte intermédiaire) :
Cycle chez la tique (hôte définitif) :
Cycle chez l'être humain (impasse parasitaire) :
Diagnostic clinique :
Symptômes corrélés à l'espèce en cause et au statut immunitaire du patient :
B. divergens :
B. microti :
- B. divergens : infection grave, létale chez 40 % des patients splénectomisés
- B. microti : infection de gravité modérée (létalité = 5 % des patients splénectomisés
- incubation : 1 à 3 semaines
- patient immunodéprimé : fièvre élevée + myalgies + douleurs abdominales +/- hépatomégalie +/- splénomégalie +/- hémolyse intravasculaire (entrainant insuffisance rénale aiguë + oedème aigu du poumon)
- patient immunocompétent : asymptomatique ou syndrome pseudogrippal
- incubation : 1 à 6 semaines
- asymptomatique ou syndrome pseudogrippal (formes graves rares)
-
Prélèvement :
- Sang
-
Perturbations biologiques (formes graves) :
- Anémie
- Thrombopénie
- Réticulocytose
- Pas d'hyperleucocytose
- Élévation des transaminases, des PAL, de la bilirubine et des LDH
-
Identification :
- Identification des trophozoïtes sur le frottis sanguin coloré au MGG (identification du genre mais pas de l'espèce)
- PCR spécifique : utile pour le diagnostic si positive en présence de symptômes (persistance de la positivé possible plusieurs mois après une infection aiguë traitée)
- Sérologie :
- 2 sérums prélevés à 4 à 6 semaines d'intervalle
- infection récente : augmentation du titre des IgG x4
- sérologie positive > 1 an après un épisode aigu (pas de datation de l'infection possible)
Éléments de traitement :
Traitement uniquement si patient symptomatique.
Combinaison de 2 molécules : atovaquone + azithromycine
Durée : 7 à 10 jours
Prophylaxie :
Port de vêtements longs et couvrants lors des promenades à risque de morsure de tique
Inspection rigoureuse de la peau ou du pelage après promenade en campagne ou en forêt
Retrait de la tique fixée sans délai
Mise à jour : janvier 2024