Bactéries >
Coxiella burnetii
-
Classification :
- Embranchement : Pseudomonadota
- Classe : Gammaproteobacteria
- Ordre : Legionellales
- Famille : Coxiellaceae
-
Examen direct :
- Coccobacilles intracellulaires polymorphes, de petite taille
- Structure de bacilles Gram négatifs mais ne prennent pas le Gram
- Observation après coloration de Gimenez, de Stamp ou de Macchiavello
-
Culture (milieux spécialisés) :
- Effet cytopathogène sur les cultures
-
Habitat naturel :
- Répartition ubiquitaire (sauf Nouvelle Zélande)
- Réservoirs : ovins, caprins, chats, chiens, oiseaux, tiques …
- Excrétion dans les selles, les urines, le lait, les produits de parturition des hôtes
- Survie longue dans l'environnement (spores) : poussière, paille, herbe, laine des moutons
-
Facteurs de virulence :
- Multiplication dans le phagolysosome des monocytes et macrophages
- Forme de résistance dans le milieu extérieur : forme pseudosporulée
- Thermostabilité
- Résistance à de nombreux antiseptiques
- Bactéries virulentes (bactéries de phase I) : possèdent le lipopolysaccharide entier (forme infectieuse, présente dans l’environnement)
- Bactéries peu virulentes (bactéries de phase II) : perte partielle du lipopolysaccharide (forme après culture)
-
Épidémiologie :
- Agent potentiel de bioterrorisme
- Zoonose
- Infection à prédominance masculine
- Pic d’incidence : printemps + début de l’été
- Incidence des complications chroniques en diminution
- Maladie professionnelle
- France : environ 250 cas par an
- Transmission :
- Respiratoire (majoritaire) : inhalation d’aérosols contenant la bactérie (poussières contaminées par des produits de gestation d'animaux infectés)
- Digestive : ingestion de produits laitiers non pasteurisés
- Piqûre de tiques (non prouvée chez l'être humain)
- Maternofoetale
- Sexuelle exceptionnelle
- Populations à risque :
- Personnes en contact avec des ovins/caprins (vétérinaires, agriculteurs, éleveurs, personnels d’abattoirs)
- Vie en milieu rural
- Ingestion fréquente de fromages ou laits crus
- Facteurs de risque d’infections persistantes :
- Valvulopathie
- Immunodépression
- Femme enceinte
-
Pathogénicité :
- Agent de la fièvre Q.
- Primo-infection :
- Incubation : 2 à 3 semaines
- Forme bénigne : régression spontanée en 2 semaines
- Forme asymptomatique (50 à 60% des cas)
- Forme symptomatique :
- Syndrome pseudogrippal : hyperthermie élevée (15 jours) + céphalées + myalgies
- Hépatite aiguë (cytolyse hépatique + anorexie +/- vomissements +/- diarrhées +/- ictère)
- Pneumopathie aiguë atypique (hyperthermie + toux sèche)
- Rares : méningoencéphalites, péricardites, exanthèmes cutanés, lymphomes
- Infections persistantes (> 6 mois) :
- Endocardites à hémocultures négatives (60 % des cas), infections vasculaires, ostéomyélites chroniques, arthrites chroniques, syndrome de fatigue chronique
- Évolution lente
- Pronostic sévère sans traitement
- Femme enceinte :
- Risque d’avortements spontanés, morts fœtales in utero, retards de croissance intra-utérins, malformations fœtales, prématurité
- Complications plus fréquentes si infection au cours du 1er trimestre de grossesse
- Chez la mère : risque de développement d’une fièvre Q persistante ou de réactivation lors d’une grossesse ultérieure
-
Prélèvement :
- Sang (pour sérologie, culture, biologie moléculaire)
- Valves cardiaques
- Liquides de ponction
- Biopsies dont placenta
- Sang de cordon
Réalisation de l'examen direct
-
Mise en culture :
- Les cultures doivent être manipulées dans un laboratoire de niveau de biosécurité 3
- Milieux cellulaires (fibroblastes)
- Incubation : 37°C, air enrichi en CO2
- Repiquage des cultures positives : délai de croissance de 6 jours à 3 mois
-
Identification :
- Caractéristiques antigéniques :
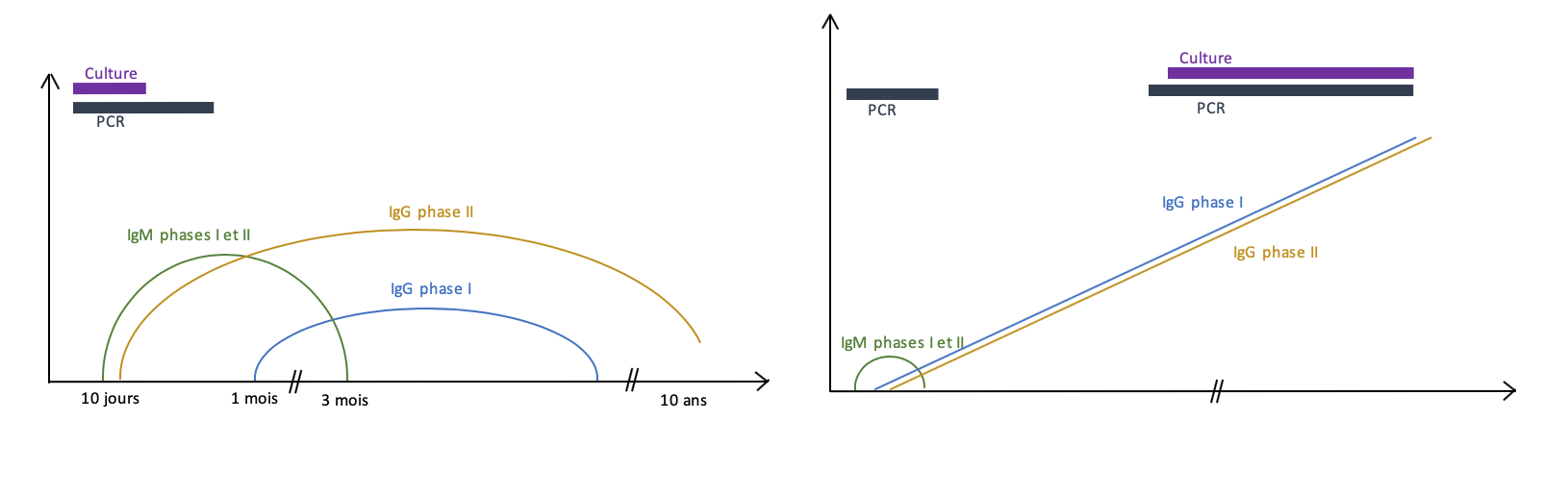
- Examen de 1ère intention : sérologie par immunofluorescence indirecte
- Apparition des anticorps : 10 à 15 jours après le début des symptômes
- Persistance des anticorps :
- IgM : 3 à 6 mois
- IgG : toute la vie
- Quantification en parallèle des IgM et IgG de phase I et des IgM et IgG de phase II
- Anticorps de phase I : retrouvés dans les formes persistantes de la maladie
- Anticorps de phase II : retrouvés dans les formes aiguës de la maladie (apparition 7 à 15 jours après le début de la maladie)
- Réactions croisées : Legionella sp., Bartonella sp., Cytomégalovirus, Epstein Barr Virus
- 2ème sérum conseillé à 15 jours d’intervalle
- Surveillance sérologique : mensuelle puis tous les 4 à 6 mois
- Imagerie médicale : diagnostic des infections persistantes par réalisation d’un PET-Scanner
- PCR quantitative en temps réel : détection de la bactérie plus précoce que par la sérologie
- Immunodétection directement sur prélèvement
-
Résistances naturelles :
- β-lactamines
- Macrolides
- Aminosides
-
Traitement curatif :
- Primo-infection symptomatique : doxycycline (14 jours), alternatives : minocycline, clarithromycine, fluoroquinolone ou cotrimoxazole
- Primo-infection chez la femme enceinte : cotrimoxazole jusqu'à la fin de la grossesse
- Endocardite : doxycycline + hydroxychloroquine (18 à 24 mois)
- Infections vasculaires : doxycycline + hydroxychloroquine (24 mois)
- Infections ostéoarticulaires : doxycycline + hydroxychloroquine (18 mois)
- Association à un traitement chirurgical si nécessaire
-
Prophylaxie :
- Contrôles sanitaires des élevages de bétail
- Personnes à risque d’infection persistante : éviter le contact avec les animaux infectés
- Allaitement déconseillé chez la femme ayant eu une fièvre Q pendant sa grossesse
- Prévention de l’endocardite chez les patients à risque : traitement prophylactique d’un an par doxycycline + hydroxychloroquine
- Personnel de laboratoire exposé : tétracycline (8 jours)
- Vaccination :
- France : ovins et caprins
- Australie : vaccination des personnes à risque
Mise à jour : janvier 2026