Parasites >
Cyclospora cayetanensis
-
Épidémiologie :
- Maladie liée au péril fécal
- Répartition : cosmopolite mais plus fréquent dans les régions tropicales et subtropicales (Amérique du sud +++)
- Réservoir : strictement humain (portage asymptomatique fréquent en zone d’endémie)
- Prévalence plus élevée chez le jeune enfant
- Transmission :
- Pas de transmission interhumaine, pas de cycle d'auto-infestation
- Indirecte : orofécale par ingestion d’eau et d’aliments contaminés
- Population à risque d’infection sévère : jeunes enfants, patients immunodéprimés
-
Morphologie de l'oocyste immature :
- Taille : 8 à 10 μm
- Forme sphérique
- Forme de résistance dans l’environnement : quelques mois à années
-
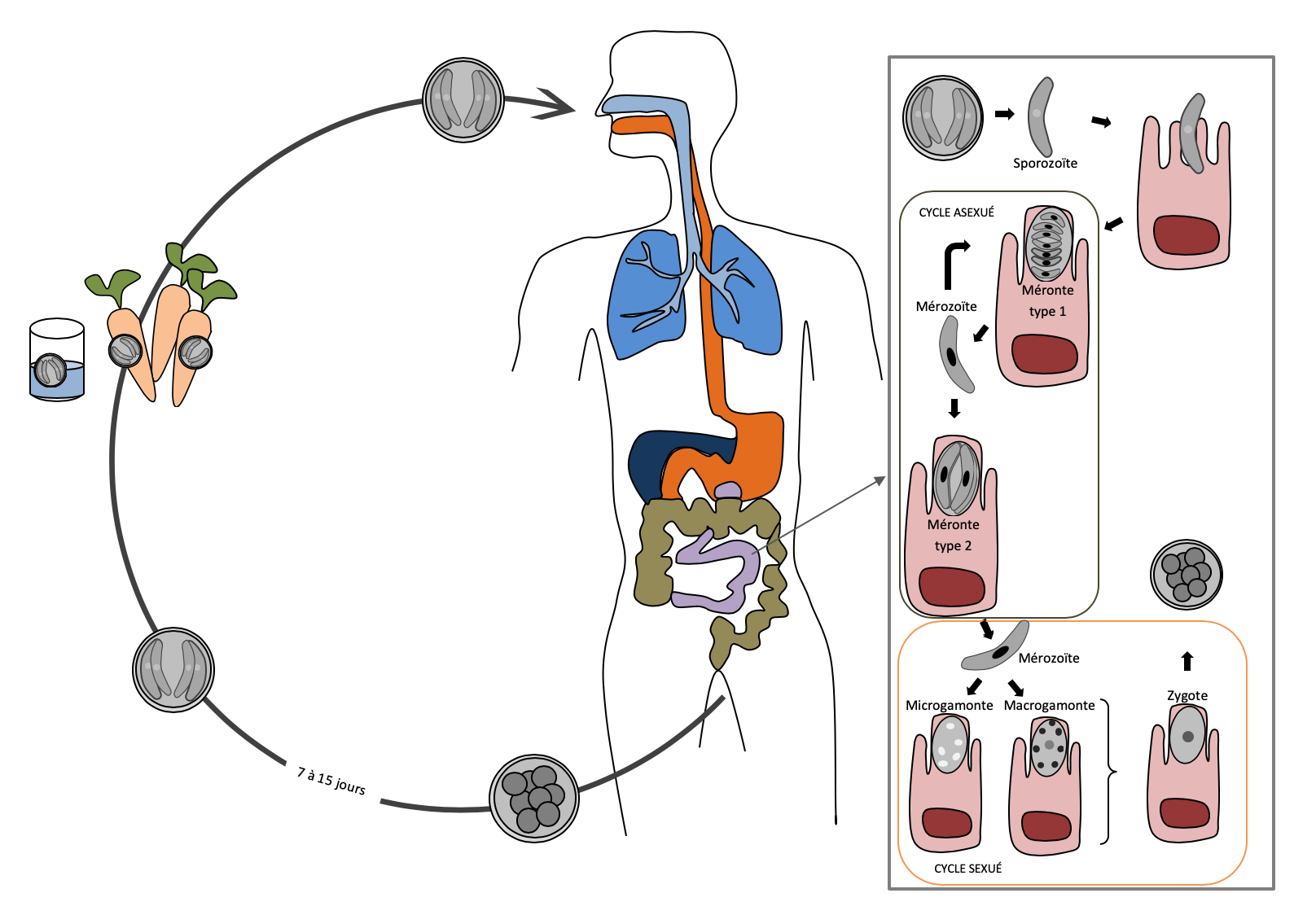
Cycle évolutif :
- Ingestion des oocystes
- Digestion des oocystes dans les intestins : libération des sporozoïtes
- Internalisation d’un sporozoïte au niveau de la bordure en brosse d’un entérocyte : transformation du sporozoïte en trophozoïte
- Multiplication asexuée = mérogonie :
- Mérogonie de type 1 : division du trophozoïte qui aboutit à la formation de 8 à 12 mérozoïtes de type 1
- Libération des mérozoïtes de type 1
- Infection des entérocytes voisins : transformation du mérozoïte en trophozoïte qui initie une mérogonie de type 1 ou de type 2
- Mérogonie de type 2 : division du trophozoïte qui aboutit à la formation de 4 mérozoïtes de type 2 libérés dans la lumière intestinale
- Multiplication sexuée = gamogonie :
- Internalisation d’un mérozoïte de type 2 dans la bordure en brosse d’un entérocyte
- Transformation du mérozoïte de type 2 en trophozoïte
- Différenciation du trophozoïte en microgamonte (synthèse de microgamètes) ou en macrogamonte (transformation en macrogamète)
- Fécondation (microgamètes + macrogamète) : formation d’un zygote
- Sporogonie : naissance d’oocystes à partir du zygote
- Élimination des oocystes immatures
- Maturation dans l’environnement en 7 à 15 jours
-
Diagnostic clinique :
- Incubation : 5 à 7 jours
- Patients immunocompétents :
- Diarrhées aqueuses + douleurs abdominales + asthénie + nausées (résolution spontanée)
- Fièvre inconstante
- Patients immunodéprimés :
- Diarrhée chronique
- Atteintes extradigestives rares (cholécystites, syndrome de Guillain-Barré, syndrome de Reiter)
-
Prélèvement :
- Selles
- Lavages bronchoalvéolaires (exceptionnellement positif)
-
Identification :
- Examen parasitologique des selles :
- 3 à quelques jours d'intervalle
- Recherche des oocystes
- Recherche spécifique : après concentration et coloration (Ziehl-Nielsen modifiée, safranine modifiée)
- Fluorescence des oocystes bleue sur fond noir en lumière UV
- Biologie moléculaire : PCR temps réel ou PCR multiplex
-
Éléments de traitement :
- 1ère intention : cotrimoxazole (7 à 10 jours)
- 2ème intention : ciprofloxacine (7 jours)
-
Prophylaxie :
- Mesures de lutte contre le péril fécal
- Hygiène personnelle
- Contrôle de l'immunodépression si applicable
- Patients immunodéprimés : boire de l’eau de boisson en bouteille uniquement
- Cuisson suffisante des aliments en zone d'endémie