Bactéries >
Streptococcus pyogenes
= Streptocoque A.
-
Classification :
- Firmicutes
- Bacilli
- Lactobacillales
- Streptococcaceae
-
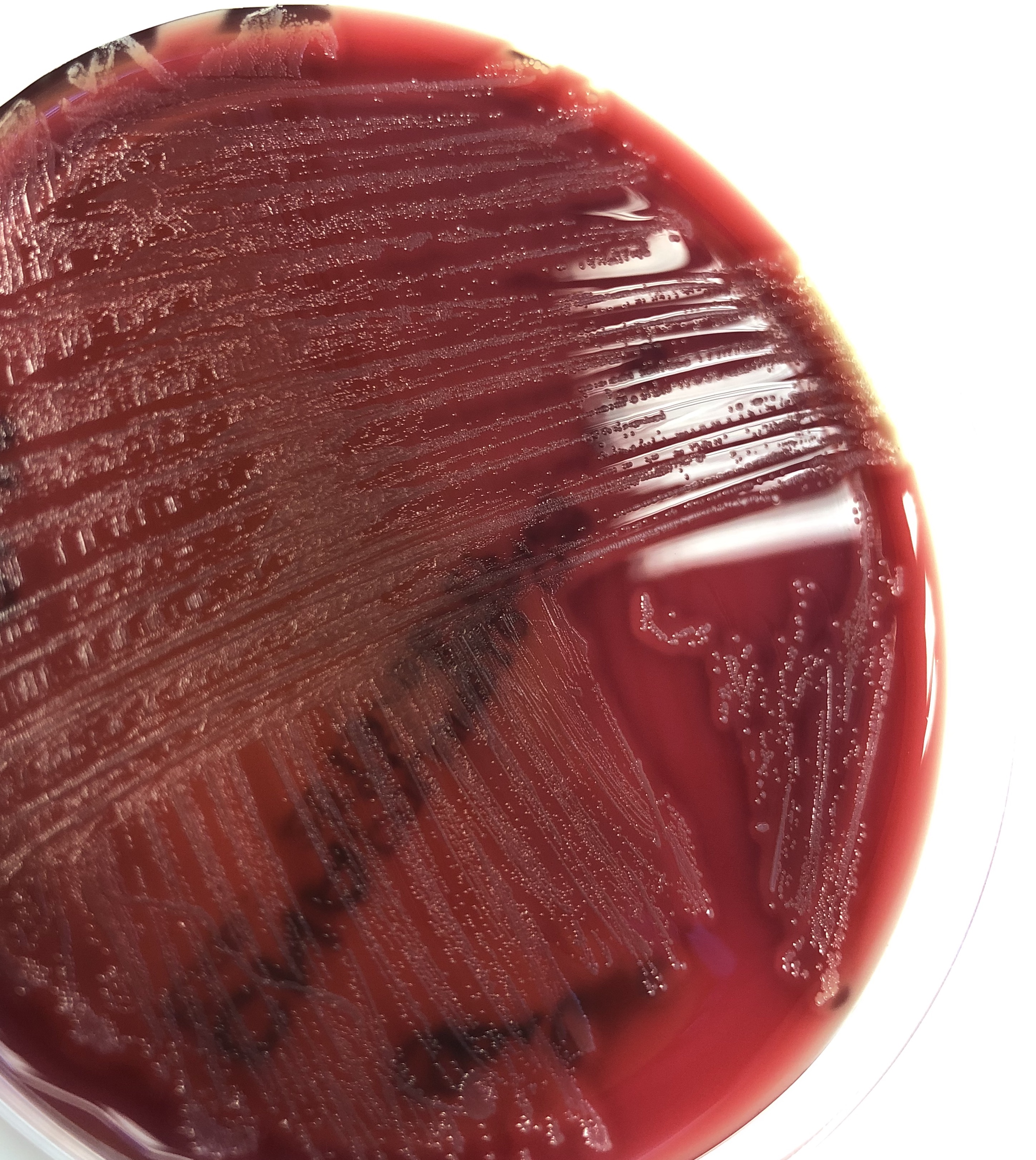
Examen direct :
- Cocci Gram positif capsulés, non sporulés
- Disposition : longues chainettes (« colliers de perles »)
- État frais : immobilité
-
Habitat naturel :
- Flore commensale pharynx
- Flore commensale cutanée
- Flore commensale vaginale
- Flore commensale rectale
- Réservoir strictement humain
- Portage sain (pharynx) : 5% (adultes), 20% (enfants)
-
Facteurs de virulence :
- Facteurs liés aux enveloppes : protéine M (protéine de surface, à la base de la classification de Lancefield), protéines de liaison à la fibronectine, acides lipoteïchoïques, peptidoglycane
- Altération des systèmes de recrutement des polynucléaires neutrophiles au niveau du site de l’infection
- Sécrétion de streptolysines O et S (hémolysines) = lyse des PNN et des hématies + formation d’anticorps anti-streptolysines O (ASLO)
- Production de DNase = streptodornase (dégradation des pièges à ADN produits par les polynucléaires neutrophiles)
- Toxines érythrogènes (A,B,C) : responsables de la scarlatine
- Formation de biofilm
- Internalisation cellulaire : échappement aux défenses immunitaires
- Capsule : barrière physique + masquage des récepteurs aux polynucléaires neutrophiles
- Production d’enzymes extracellulaires : streptokinase (lyse du caillot de fibrine), hyaluronidase (dégradation du tissu conjonctif)
- Régulation de l’expression des gènes de virulence en fonction des conditions environnementales
-
Épidémiologie :
- 1er agent des angines bactériennes
- Bactérie responsable d'épidémies
- Taux de mortalité :
- Infection invasive : 15%
- Syndrome de choc toxique streptococcique : 50%
- Transmission :
- Voie aérienne via gouttelettes de Pflügge
- Contact direct avec les lésions cutanées
- Infections graves : âges extrêmes de la vie
- Surveillance des infections invasives à pneumocoque : CNR, InVS, Observatoires régionaux des pneumocoques
- Surveillance épidémiologique des infections invasives : InVS via le réseau Epibac et le CNR des Streptocoques
- Glomérulonéphrite aiguë : touche principalement les enfants de sexe masculin
- Facteurs de risque d'infection invasive :
- Âge > 65 ans
- Diabète
- Immunodépression
- Pathologie à risque (BPCO, cardiopathie, cancer, éthylisme chronique, pathologie cutanée)
- Infection par le virus de la varicelle
- Accouchement récent
-
Pathogénicité :
- Infections invasives (rares, sévères)
- Définition : isolement à partir d’un site stérile ou isolement à partir d’un site non stérile + syndrome de choc toxique streptococcique (SCTS)
- Infections des tissus mous : dermo-hypodermite nécrosante (DHN)
- Bactériémies
- Autres infections moins fréquentes : infections gynéco-obstétricales (endométrites), infections ostéo-articulaires, pleuropneumopathies, infections abdominales, ORL, méningites, toxi-infections alimentaires
- Infections non invasives (plus fréquentes) :
- Angines « blanches »
- Scarlatine : angine + érythrodermie + aspect framboisé de la langue
- Infections cutanéomuqueuses : cellulite, impétigo, vulvite
- Infections de la sphère ORL : mastoïdite, otite, phlegmon périamygdalien, sinusite
- Complications post-streptococciques :
- Évènement ayant lieu à distance d’une infection aiguë (1 à 5 semaines post-infection aiguë)
- Rhumatisme articulaire aigu (RAA) :
- Inflammation des articulations, du cœur, du système nerveux central (chorée de Sydenham), de la peau (érythème marginé), des nodules sous-cutanés
- Manifestations associées ou isolées
- Glomérulonéphrite aiguë (GNA) : association fébricule + hypertension + œdèmes + hématurie macroscopique + protéinurie + oligurie + diminution du taux sérique du complément
-
Prélèvement :
- Prélèvement de gorge
- Sang pour hémocultures
- Liquides de ponction
- Suppurations diverses
- Prélèvement vaginal
- Prélèvements respiratoires
Réalisation de l'examen direct
-
Mise en culture :
- Bactéries exigeantes
- Respiration : anaérobie aérotolérant
- Milieux enrichis (géloses sang)
- Incubation : 37°C, air enrichi en CO2
-
Identification :
- Caractéristiques antigéniques :
- Groupe A de Lancefield
- Recherche d’une affection post-streptococcique non suppurative (RAA ou GNA) : recherche des anticorps antistreptolysine O (ASLO), anti-streptodornase (ASD) +/- antistreptokinase (ASK)
- Interprétation des tests délicate : comparaison des résultats de 2 prélèvements à 15 jours d’intervalle (apparition des anticorps)
- ASLO : apparition 8-10 jours post-infection, maximum 3-4 semaines, n’augmentent pas après une infection cutanée
- ASD : apparition 3 semaines post-infection, maximum 6-8 semaines, disparition jusqu’à 1 an post-infection, augmentent dans toutes les infections
- Test de diagnostic rapide immunochromatographique : détection du polyoside C (sensible et très spécifique)
- Caractéristiques biochimiques d'orientation :
- Catalase négative
- Oxydase négative
- MALDI-TOF couplé à la spectrométrie de masse
- Galeries d'identification bactérienne
- Séquençage de l’ARN 16S
- Génotypage (du gène emm codant la protéine M) pour études épidémiologiques
-
Pas de résistance à la pénicilline G (pas de production de β-lactamase)
- Aminosides (bas niveau)
- Péfloxacine
- Résistance aux tétracyclines : 20% des souches
- Résistance aux macrolides : 15% des souches (phénotype MLSB inductible +++)
- Dépistage de la résistance aux fluoroquinolones : disque d’acide nalidixique
- Résistance de haut niveau aux aminosides par mutations de la sous-unité 30S ribosomale
- 20% des souches résistantes aux MLS :
- Phénotype M (efflux actif) = résistance isolée à un macrolide à 14 ou 15 atomes de carbone (érythromycine +++)
- Phénotype MLSB inductible ou constitutif (résistance à l’ensemble des MLS)
- Phénotype L (rare) : touche uniquement la lincomycine
Résistances naturelles :
Résistances acquises :
-
Traitement curatif :
- Voie d’administration et durée du traitement selon la localisation
- AINS et corticoïdes à proscrire
- Angine :
- 1ère intention : amoxicilline
- Alternatives : céfuroxime, cefpodoxime, céfotiam
- Érysipèle :
- 1ère intention : amoxicilline
- Alternative : pristinamycine
- Bactériémie :
- 1ère intention : amoxicilline
- Alternatives : ceftriaxone, céfotaxime
-
Prophylaxie :
- Isolement des patients (isolement physique et masque)
- Respect des mesures d'hygiène des mains, d'hygiène des plaies et d'hygiène bucco-dentaire
- Respect des bonnes pratiques d'hygiène hospitalière